1. Cenário Clínico

Imagine-se no consultório atendendo um velocista negro, atleta de alto rendimento, extremamente cuidadoso com a pele e usuário diário de protetor solar.
Ele treina majoritariamente em pistas indoor, com baixa exposição solar direta, e nas últimas semanas passou a apresentar:

- Queda progressiva da performance e potência
- Episódios recorrentes de infecção de vias aéreas superiores
- Dor na região tibial anterior, sugerindo sobrecarga óssea
Nenhuma mudança importante foi feita no treino ou na alimentação, e não há histórico de trauma agudo.
Uma das hipóteses mais prováveis para esse quadro é deficiência de vitamina D — uma condição silenciosa, altamente prevalente no esporte, com impacto direto em força, imunidade e saúde musculoesquelética.
2. Introdução

A deficiência de vitamina D é considerada uma pandemia global, afetando aproximadamente 1 bilhão de pessoas no mundo.
Esse déficit não se limita à população geral — também é altamente prevalente em atletas, inclusive no alto rendimento.
Estudos demonstram prevalências expressivas:
- 32% dos jogadores da NBA
- 26% dos atletas da NFL
- 36% dos jogadores do Liverpool FC apresentavam níveis insuficientes de vitamina D.

Mesmo em populações ativas, fatores como treinos indoor, uso frequente de protetor solar, maior pigmentação da pele e baixa exposição solar reduzem significativamente a síntese cutânea.
O resultado é uma condição altamente prevalente e subdiagnosticada, com impacto direto no desempenho esportivo, no risco de lesão e na imunidade.
3. Mecanismo de Ação
3.1. Formas inativas
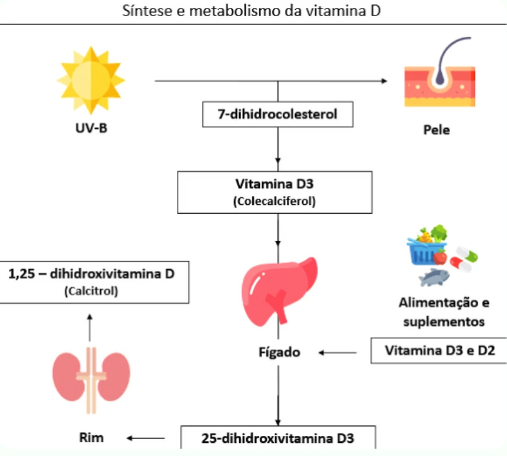
A vitamina D, embora chamada de “vitamina”, é na verdade um pró-hormônio esteroide.
Na sua forma inativa, existe em duas variantes principais:
- D3 (colecalciferol): sintetizada na pele pela radiação UVB.
- D2 (ergocalciferol): obtida por alimentos como peixes gordurosos e cogumelos expostos ao sol.
Essas formas não exercem efeito fisiológico direto — servem como substrato para ativação.
3.2. Conversão em forma ativa
Após absorção ou síntese cutânea, D2 e D3 são transportadas ao fígado e convertidas em 25-hidroxivitamina D (calcidiol) pela 25-hidroxilase.
No rim e em outros tecidos (músculo, células imunes), ocorre a segunda hidroxilação, gerando 1,25-diidroxivitamina D (calcitriol), a forma ativa, que atua sobre receptores nucleares (VDRs).
3.3. Dificuldade prática de atingir níveis ideais pelas vias naturais
Apesar do mecanismo bem definido, atingir níveis ideais de vitamina D por dieta ou sol é desafiador:
- Pela dieta, apenas cerca de 5% da população atinge a recomendação diária exclusivamente com alimentos fontes.
- Pela exposição solar, para pele clara (fototipos I–II), são necessários 10 a 20 minutos de exposição com braços e pernas descobertos, sem protetor solar, próximo ao meio-dia, três a quatro vezes por semana.
Para pele escura (fototipos V–VI), essa exigência sobe para 25 a 40 minutos, podendo requerer até 10 vezes mais tempo.
Treinos indoor, uso rotineiro de protetor solar e horários inadequados tornam essa estratégia pouco viável para atletas — além do risco cumulativo de câncer de pele com exposição prolongada.
Assim, a suplementação oral torna-se muitas vezes a forma mais prática e segura de atingir níveis séricos adequados.
3.4. Ação da vitamina D nos sistemas-alvo
Sistema muscular
- Aumento da expressão de genes relacionados a fibras tipo II (potência e força)
- Aumento da síntese proteica muscular
- Maior concentração de ATP
- Estímulo à regeneração muscular e redução da fadiga e risco de lesão
Sistema ósseo e metabolismo do cálcio
- Aumento da absorção intestinal de cálcio e fósforo (via calbindina)
- Estímulo osteoclástico via RANKL em situações de hipocalcemia
- Estímulo anabólico à formação óssea via IGF-1 em condições fisiológicas
Sistema imunológico
- Redução da diferenciação de monócitos em macrófagos pró-inflamatórios
- Diminuição de IL-6, TNF-α, IFN-γ e IL-2, resultando em menor inflamação sistêmica
- Modulação da resposta ao exercício, proteção muscular e menor risco de IVAS
4. Diagnóstico e Classificação
| Classificação | 25(OH)D (ng/mL) | 25(OH)D (nmol/L) | Interpretação clínica |
|---|---|---|---|
| Deficiência grave | < 12 | < 30 | Maior risco de fratura e perda de função muscular |
| Deficiência | 12–20 | 30–50 | Compromete absorção de cálcio |
| Insuficiência | 20–30 | 50–75 | Pode impactar desempenho e imunidade |
| Suficiência (alvo) | 30–50 | 75–125 | Faixa ideal para atletas e grupos de risco |
| Excesso / risco | > 50 | > 125 | Sem benefício adicional; > 100 ng/mL = risco de toxicidade |
Pontos-chave:
- IOM: ≥ 20 ng/mL é adequado para a população geral.
- IOF / Osteoporosis Canada: ≥ 30 ng/mL para grupos de risco (baixa síntese cutânea, má absorção, maior demanda fisiológica, obesidade ou uso de medicações que interferem no metabolismo da vitamina D).
Na prática esportiva, isso inclui principalmente:- Atletas com treinos indoor
- Atletas de pele escura e/ou uso frequente de protetor solar
- Atletas em altitude ou regiões de baixa radiação solar
- Atletas com obesidade ou dietas restritivas
- Revisões recentes sugerem que níveis entre 30–50 ng/mL parecem ideais para atletas.
- Toxicidade: > 100 ng/mL aumenta risco de hipercalcemia.
Riscos da suplementação excessiva
- Hipercalcemia e calcificação de tecidos moles (rim, vasos, coração).
- Sintomas: náusea, vômito, poliúria, fraqueza, confusão mental.
- Risco aumentado com doses crônicas superiores a 4.000 UI/dia sem monitoramento.
5. Tratamento e Suplementação
| Nível sérico 25(OH)D | Definição | Dose Recomendada | Duração / Reavaliação | Considerações Especiais |
|---|---|---|---|---|
| < 12 ng/mL | Deficiência grave | D3: 50.000 UI/semana ou 7.000 UI/dia | 6–8 semanas | Monitorar cálcio, PTH; investigar causas secundárias |
| 12–20 ng/mL | Deficiência | D3: 2.000 UI/dia ou 50.000 UI/semana | 6–12 semanas | Ajustar em grupos de risco; manutenção após normalização |
| 20–30 ng/mL | Insuficiência | 800–2.000 UI/dia | Indefinida (manutenção) | Avaliar sintomas e fatores de risco |
| > 30 ng/mL | Suficiência | 600–800 UI/dia (adultos); 800–1.000 UI/dia (idosos) | Contínua | Evitar doses excessivas |
Recomendações práticas:
- Priorizar colecalciferol (D3) em relação a ergocalciferol (D2).
- Reavaliar 25(OH)D em 6–12 semanas.
- Ajustar dose conforme fatores de risco (pele escura, indoor, altitude etc.).
- Evitar megadoses prolongadas sem monitoramento laboratorial.
6. Conclusão
A deficiência de vitamina D é altamente prevalente mesmo em atletas e pode comprometer desempenho, recuperação e saúde óssea.
Atingir níveis adequados exclusivamente por dieta ou exposição solar é difícil, especialmente em populações com fatores de risco.
A vitamina D atua de forma multissistêmica, influenciando músculo, osso e imunidade.
Níveis séricos entre 30–50 ng/mL parecem ideais para atletas.
A suplementação deve ser individualizada e monitorada, garantindo eficácia e evitando toxicidade.

Referências principais:
- Holick MF. N Engl J Med. 2007.
- Institute of Medicine (IOM), 2011.
- IOF Position Statement, 2016.
- Osteoporosis Canada Guidelines, 2010.
- Dawson-Hughes B et al. Osteoporos Int. 2017.
- Endocrine Society Clinical Practice Guideline, 2011.

